Sintesi di LINEE GUIDA [Linee Guida - Area Cardiovascolare] Per la valutazione del rischio cardiovascolare in adulti asintomatici |  |
Il passo iniziale nella valutazione del paziente è la stima del suo livello di rischio globale e la conoscenza della sua storia familiare. I pazienti a rischio elevato, presenza di precedenti coronarici e/o di loro equivalenti vanno già trattati ed ulteriori test non sono necessari. I pazienti a basso rischio non richiedono ulteriori valutazioni. In pazienti a rischio intermedio possono essere utili i test di Classe IIa, mentre quelli IIb hanno evidenze meno solide e possono essere utilizzati in casi selezionati. Nota: Una sintesi comporta obbligatoriamente il sacrificio dei dettagli, con scelte anche non condivisibili da tutti, per cui si rimanda al link di cui sopra per ogni ulteriore approfondimentoProcedure per la valutazione del rischio CV e livelli di evidenza
- Raccomandazione di classe I. La procedura deve essere eseguita e le prove a sostegno sono molto solide
- Scale/algoritmi per la valutazione del rischio cardiovascolare: utili
- Storia familiare: utile
- Raccomandazione di classe II a. È ragionevole eseguire la procedura; solo utili ulteriori studi
- Pcr ad alta sensibilità (hsPCR): utile in maschi = 50 e femmine =60 a rischio intermedio Microalbuminuria: la sua determinazione è raccomandata sia nei diabetici che negli ipertesi
- ECG: utile negli ipertesi e nei diabetici
- Spessore Intima media carotideo (IMT): raccomandabile nei pazienti a rischio intermedio ma solo se eseguito da personale esperto
- Indice braccio caviglia (ABI): raccomandabile nei pazienti a rischio intermedio
- Tac per calcificazioni coronariche: utile nei pazienti a rischio intermedio
- Raccomandazione di classe II b. La procedura può essere considerata; i dati scientifici non sono univoci e sono necessari ulteriori studi
- Pcr ad alta sensibilità (hsPCR): utile per decidere uso statina in maschi =50 e femmine = 60 anni
- Emoglobiba A1c: la sua determinazione è raccomandata anche nei non diabetici
- Microalbuminuria: potrebbe essere utile anche nei pazienti non ipertesi o diabetici ma a rischio intermedio
- Fosfolipasi A2 associata alla lipoproteina (Lp-PLA2): utile nei pazienti a rischio intermedio
- ECG: probabilmente utile anche nei pazienti non ipertesi o diabetici
- Ecocardio: raccomandabile nei pazienti ipertesi o diabetici
- Ecg da sforzo: raccomandabile nei pazienti a rischio intermedio
- Immagini di perfusione miocardica (PET-SPECT): raccomandabile nei pazienti diabetici o nei pazienti asintomatici ma con familiarità positiva importante e nei pazienti a rischio elevato
Introduzione
Le raccomandazioni riportate in questo documento sono basate sui principi della medicina EBM e sono il risultato di revisioni effettuate da Marzo 2008 ad Aprile 2010.
Valutazione del valore prognostico dei fattori di rischio (FR)
Molti FR sono stati proposti come predditori della CHD (1-2); perché un nuovo FR possa essere considerato utile è necessario che esso dimostri, in studi che includono un grande numero di eventi, unassociazione statisticamente indipendente con il rischio, dopo correzione per il peso di altri fattori già noti.
Stratificazione del rischio: Classe I
Sono disponibili scale, che utilizzano FR multipli, per la valutazione del rischio globale in pazienti asintomatici: come la Framinghan Risk Score (FRS), la SCORE (Systematic Coronary Risk Evaluation).
Storia familiare e genetica: Classe I
In tutti i pazienti asintomatici andrebbero raccolte notizie sulla presenza di malattie cardiovascolari nei familiari; è importante la sua conoscenza indipendentemente dallinizio prematuro (3) (prima 55 anni nei maschi e prima dei 65 nelle femmine). La presenza di familiarità comporta un aumento del rischio, escludendo la presenza di altri FR, di 1,5- 2 volte.
Genetica: Classe III
Lesecuzione di test genetici non è considerata utile. La CHD è dovuta ad una complessa interazione tra fattori ambientali ed alcune varianti genetiche di scarso impatto. La prima segnalazione di variante genetica legata alla CHD ha riguardato il cromosoma 9p 21.3 (4) questa comporta un aumento del rischio da 1.3 a 2 volte ed è riscontrabile in tutti i gruppi etnici tranne che negli afroamericani.
Valutazione delle lipoproteine e delle apolipoproteine Classe III
Il dosaggio delle lipoproteine, apolipoproteine, dimensioni e densità delle particelle non è raccomandabile in alcuni studi ma non in tutti molte misure dei “lipidi avanzati, come ad es. le lipoproteine e le loro dimensioni, si sono dimostrate associate alla CHD con la stessa frequenza dei lipidi standard; nello studio Epic-Norfolk fu evidenziato un aumento del rischio del 34% associato con il quartile più alto del numero delle particelle LDL (5). Nello studio di Framinghan un piccolo aumento del rischio fu ottenibile dalle Apo B e dal rapporto ApoB/A1 rispetto al rapporto colesterolo totale/Hdl colesterolo. Studi prospettici a lungo termine pubblicati da gennaio 1970 a marzo 2009 hanno dimostrato che vi è una continua anche se modesta associazione con la Lipoproteina (a) Lp(a) (6). Problemi relativi alla sua misura e alla sua standardizzazione insieme alla sua modesta utilità non ne consigliano il dosaggio nel setting clinico.
Altri marker ematici Classe III
Il dosaggio dellormone natriuretico atriale non è consigliabile; il peptide natriuretico atriale, il peptide natriuretico atriale di tipo B ed altri suoi precursori, rilasciati dallo stress di parete del muscolo cardiaco, hanno dimostrato di essere più utili nel predire linsufficienza cardiaca che nelle coronaropatie (7-8)
Misura della PCR ad alta sensibilità (hsCPR)
- Classe II a: in maschi di età =50 ed in femmine con età =60 con LDL<130, che non assumono statine o terapia ormonale sostitutiva o immunosoppressiva non diabetici, senza malattie infiammatorie severe, né malattie renali e senza CHD, la determinazione della PCR può essere utile per decidere se somministrare una statina.
- Classe II b: In maschi di età = 50 anni ed in femmine di età =60 anni a rischio intermedio può essere consigliata la determinazione della PCR per la valutazione del rischio cardiovascolare
- Classe III: In individui asintomatici ad alto rischio ed in maschi di età = a 50 anni ed in femmine di età =60 anni a rischio basso la determinazione della PCR non è consigliabile
Linfiammazione è considerata centrale nella patogenesi dellaterosclerosi, il marker più studiato è la PCR ad alta sensibilità (hsCPR). Una metanalisi di oltre 20 studi ha dimostrato che la hsCPR era associata con la CHD con un rapporto di 1,45 (95% CI 1.25 to 1.68) (9). Nello studio Jupiter, un trial in doppio ceco randomizzato di Rosuvastatina 20 mg/d vs placebo su prevenzione primaria di eventi cardiovascolari, su 17.802 pazienti ambosessi senza diabete con Ldl <130 e hsPCR= 2 mg/dl dopo un follow up di 1.9 anni fu osservata, nel gruppo in terapia attiva, una riduzione del RR del 44% (95% CI 0.46 to 0.69; p<0.00001) (10). Molte domande, comunque, sullutilità della hsCPR restano ancora aperte; in particolare lo studio Jupiter non è stato uno studio sulla hsCPr, in quanto non furono studiati pazienti con un suo livello basso o sconosciuto.
Emoglobina A1C Classe II b:
è consigliabile la sua determinazione anche in pazienti non diabetici. Uno studio ha dimostrato che per ogni aumento di 1% della sua concentrazione, in pazienti non diabetici, si verifica un aumento del 40% del rischio cardiovascolare. (11) In un report del 2010 dei dati dello studio ARIC (Atherosclerosis Risk in Communities) è stato dimostrato che in pazienti non diabetici i modelli di valutazione del rischio, che includevano il dosaggio dellEmoglobina glicata, predicevano meglio il rischio, la discriminazione e la riclassificazione rispetto a quelli standard, anche se era inclusa la glicemia a digiuno
Albuminuria
- Classe II a: In pazienti diabetici o ipertesi asintomatici è raccomandabile eseguire la microalbuminuria
- Classe II b: in adulti asintomatici a rischio intermedio senza ipertensione o diabete può essere utile eseguire la microalbuminuria Una recente metanalisi ha dimostrato che pazienti senza ipertensione o diabete ma microalbuminurici, avevano un rischio cardiovascolare aumentato (12). Una metanalisi di 26 studi di coorte per un totale di 169.949 pazienti ha evidenziato, dopo aver escluso altri FR, una relazione dose risposta tra i livelli di albuminuria e il rischio di CVD; rispetto a soggetti sani la presenza di albuminuria comportava un raddoppiamento del rischio (RR 2.17; 95% CI 1.87 to 2.52) mentre quella di microalbuminuria un aumento del 50% (RR 1.47; 95% CI 1.30 to 1.66) di CHD
Fosfolipasi A2 associata alla lipoproteina (Lp-PLA2) Classe II b
può essere utile la sua determinazione in pazienti a rischio intermedio La Lp-PLA2 o fattore acetidrolasi attivante le piastrine è un enzima proaterogeno prodotto da macrofagi e linfociti. In una metanalisi di 14 studi era associata con un aumento del rischio del 60% RR 1.60 (95% CI 1.36 to 1.89) (13); alcuni studi hanno confermato che questo incremento persiste anche dopo aver escluso sia RCPhs sia altri FR. Nello studio ARIC e Rancho Bernardo è stato osservato che la Lp-PLA2 è associata con un incremento statisticamente significativo dellarea sotto la curva (AUC) (p<0.05) per cui la sua determinazione può essere utile, in particolare nei pazienti a rischio intermedio
Accertamenti cardiologici e vascolari
- Classe II a: Elettrocardiogramma a riposo è raccomandabile negli adulti asintomatici ipertesi o diabetici
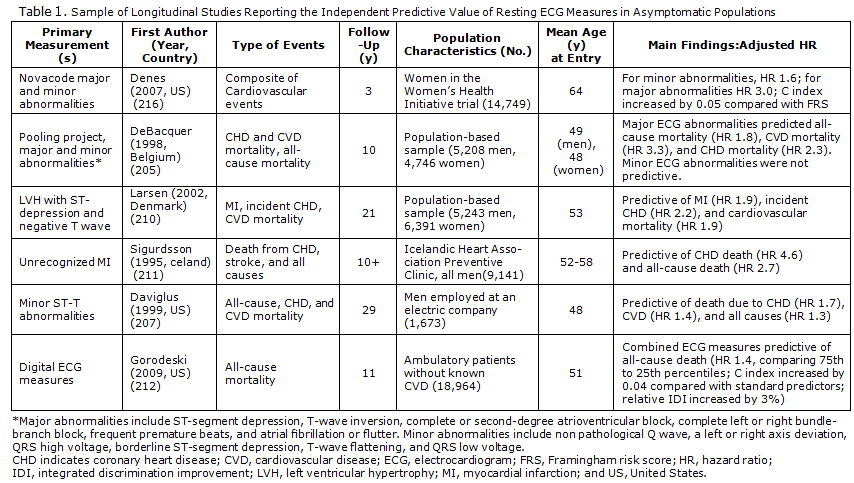
- Classe II b: può essere preso in considerazione, per la valutazione del rischio, anche nei pazienti asintomatici senza diabete o ipertensione (14). Gli aspetti suggestivi sia negli studi di coorte che nei pazienti ipertesi asintomatici sono: la presenza di segni di ipertrofia ventricolare sx, in particolare se accompagnata da alterazioni della ripolarizzazione ventricolare, prolungamento del tratto QT, sottoslivellamento del tratto ST, inversione dellonta T e presenza di onde Q patologiche. In Tab.1 è indicato il valore predditivo di un Ecg a riposo in pazienti asintomatici
Nella Tabella 1 è esposto il campione di studi longitudinali in cui si riporta il valore predditivo di un Ecg in una popolazione asintomatica
- Classe II b: Ecocardiogramma a riposo per la valutazione di Ipertrofia ventricolare sx è raccomandabile nei pazienti ipertesi
- Classe III: Ecocardiogramma a riposo non è raccomandato per la valutazione del rischio nei pazienti normotesi.
- Funzione del ventricolo sx. Non vi sono aspetti molto sensibili e specifici per CHD, infatti le anomalie del movimento di parete sono laspetto ecografico più caratteristico di una CHD ma sono presenti solo se lischemia è stata recente o acuta o se vi è stato un infarto; aspetti aggiuntivi possono essere anche: un rigurgito valvolare ischemico, una riduzione globale della funzione sistolica del V sx una disfunzione diastolica ma nessuno di questi ha sufficiente sensibilità e specificità per essere utile nello screening o nella valutazione del rischio cardiovascolare.
- Ipertrofia del V Sx. Risulta correlata positivamente con la mortalità sia per tutte le cause che cardiaca e con lo stroke, indipendentemente dai valori pressori; nello studio di Framinghan ogni aumento di 50g/mq di massa ventricolare comportava un aumento del 73% del RR di morte (RR 1.73 95% CI 1.19 to 2.52); vi sono molte differenze sia nella metodica che nei cut off di misura dellipertrofia ventricolare sx: una metanalisi di 34 studi ha evidenziato 19 metodiche diverse (14). Il comitato di studio delle presenti LG consiglia di utilizzare le metodiche ed i cut off dellASE (American Society of Echocardiogrphy)(16). Lipertrofia V Sx è considerata un marker di danno dorgano.
Spessore intima media (IMT):
- Classe II a: la misura dello spessore intima media carotideo è raccomandabile nei pazienti asintomatici a rischio intermedio, ma devono essere osservate scrupolosamente le raccomandazioni relative all apparecchiature richieste, alle tecniche necessarie , alla competenza degli operatori I dati che lo correlano con il rischio cardiovascolare provengono da ambienti di ricerca e sono stati ottenuti con protocolli molto rigidi. Un IMT aumentato corrisponde ad un valore > al 75° percentile della popolazione, ma va correlato al segmento di arteria considerato e alla tecnica ultrasonografica utilizzata. (17). Il rischio di CHD incidente aumenta del 15% per ogni aumento dellIMT di 0.10 mm, e si incrementa ulteriormente per la presenza di placche carotidee, definite come un aumento dello spessore distrettuale >50% (18). Nello studio Kuopio Ischemic Heart Disease Risk Factor fu notato un incremento del 11% del rischio di futuro infarto per ogni aumento di 0.1 mm del IMT. La misura dellIMT può contribuire a migliorare la valutazione e la stratificazione del rischio; nello studio ARIC in pazienti con rischio intermedio (10-20% di eventi in 10 anni) la misura dellIMT e la rivelazione di placche comportò un miglioramento della valutazione prognostica del 9,9%. Il confronto tra lIMT e la presenza di depositi di sali di calcio nella parete delle coronarie è stato compiuto sia nello studio MESA sia nel Cardiovascular Health Study ed ha dimostrato che lIMT è un fattore di rischio indipendente e che si correla più strettamente con lo stroke mentre la presenza di calcio con una coronaropatia. Studi epidemiologici dimostrano che lIMT aumenta in media di 0,03 mm/anno e che esso può essere rallentato da farmaci che abbassano il colesterolo e dalla modifica di altri fattori di rischio (19)
Dilatazione mediata dal flusso periferica e brachiale (FMD)
- Classe III: Non è utile in pazienti asintomatici. È una misura della funzione endoteliale. Può essere misurata tramite ultrasonografia ma è necessaria una grandissima abilità dellecografista, una precisa standardizzazione delle condizioni di misura ed unottima apparecchiatura, per cui si tratta di una metodica difficilmente riproducibile anche da parte dello stesso operatore e nello stesso paziente.(20) Altra tecnica per misurare la vasodilazione postocclusiva è la PAT in cui si utilizzano delle cuffie da dita che misurano le differenze di volume indotte da unonda pulsatoria. Pare che lFMD sia un marker precoce di disfunzione endoteliale e che quando sono presenti più FR esso sia così danneggiato da non essere più utile. Il PAT fu misurato nel Framingham Third Generation Cohort ed il suo rapporto risultava inversamente proporzionale al sesso, al BMI, al rapporto Colesterolo totale/HDL, al diabete, al fumo ed al trattamento antidislipidemico. Non è chiaro se queste misure forniscano ulteriori informazioni una volta eliminato il confondimento di altri FR.
Velocità dellonda di polso ed altre anormalità arteriose: misura della rigidità arteriosa
- Classe III: Non utile in pazienti asintomatici al di fuori di ambienti di ricerca La tecnica più usata per misurare la rigidità delle arterie è la velocità dellonda di polso; quando le arterie sono rigide londa sfigmica si propaga più velocemente, fattori influenti sono rappresentati dalletà avanzata e dalleffetto a lungo termine sulla parete arteriosa di altri FR. Sebbene sia ipotizzabile una sua certa utilità nella pratica clinica il gruppo di studio ritiene di dover limitare tale misura solo agli ambiti di ricerca
Misura dellIndice braccio caviglia ABI
- Classe II a: È utile misurarlo nei pazienti a rischio intermedio. È un test utile per lo screening di Arteriopatia periferica (PAD) si effettua misurando mediante una sonda doppler la pressione a livello dei 4 arti (arterie brachiali, tibiali posteriori e arterie dorsali del piede). Il valore più alto degli arti inferiori è diviso per quello più alto degli arti superiori; un valore <0.9 indica oltre alla presenza di una stenosi >50% anche un rischio cardiovascolare aumentato; un valore > 1,30 sottintende una calcificazione dellarteria e rappresenta anchesso un rischio cardiovascolare aumentato. Un recente studio collaborativo ha raccolto i dati provenienti da 16 studi comprendenti 24.955 maschi e 23.339 femmine (21) senza storia di cardiopatia; per un ABI <0.9 rispetto ad uno da 1.1 ad 1.4 il RR di CHD era di 3.33 per i maschi e di 2.71 per le femmine ed esso era solo moderatamente più basso una volta esclusi altri FR. Il ruolo più importante è comunque nei pazienti maschi ad alto rischio CV (>20%) che con un ABI normale ritornano ad un rischio intermedio mentre le femmine a rischio basso che hanno un ABI troppo alto o basso passano ad un rischio alto ed in quelle a rischio intermedio che con un ABI basso diventano a rischio elevato.
Elettrocardiografia da sforzo
- Classe II b:Un ECG da sforzo è raccomandabile nei pazienti asintomatici a rischio intermedio ed asintomatici e nei pazienti sedentari che intendano intraprendere unintensa attività fisica. Molti studi hanno dimostrato che più che un sottoslivellamento dellST il marker di rischio più importante è una ridotta capacità di esercizio. (22-23). Altri markers della funzione nervosa autonomica (mancato incremento della frequenza cardiaca allaccrescersi dellesercizio fisico, il ridotto recupero della frequenza alla fine dello sforzo) sono stati correlati con un aumento del rischio CV, ma anche nel DTS (Duke Treadmil Score che comprende la capacità di esercizio, il sottoslivellamento dellST e la comparsa di angina) solo la capacità di esercizio è risultata strettamente correlata con un aumento del rischio.
- Classe III: Non è consigliata nei pazienti a rischio basso o intermedio, trattandosi di un test da utilizzare per una diagnosi approfondita di CHD. Può essere eseguita effettuando un esercizio fisico o più spesso utilizzando la dobutamina: gli aspetti suggestivi di ischemia sono la disfunzione globale o parziale del ventricolo sx. In una coorte di 1.832 individui asintomatici senza storia di CHD la presenza di anomalie dei movimenti di parete inducibili dallo sforzo non è stata considerata come un fattore predditivo. (24)
TAC per la valutazione di calcificazioni coronariche (CAC):
- Classe II a: è utile in pazienti asintomatici a rischio intermedio (10-20% in 10 anni)
- Classe II b: può essere utile in pazienti con rischio da intermedio a basso (6-10% in 10 anni)
- Classe III: non è raccomandato né utile in pazienti a rischio basso (<6% in 10 anni). La maggioranza degli studi pubblicati ha dimostrato che la quantità di calcio presente nelle arterie coronarie fornisce informazioni circa il rischio futuro di eventi coronarici; i pazienti a rischio intermedio con un CAC score elevato avevano un rischio di eventi coronarici o di morte cardiaca del 2,8%/anno che è considerato un rischio elevato.
Angiotomografia coronarica computerizzata
- Classe III: Non è raccomandata per la valutazione del rischio in pazienti asintomatici.
Immagini della placca con risonanza magnetica
- Classe III: Non è raccomandata
Condizioni particolari:
- Classe II a: In pazienti diabetici asintomatici con età = 40 anni la misura della quantità di Ca nelle coronarie mediante Tac (CAC) può essere utile
- Classe II b: il dosaggio dellEmoglobina glicata può essere utile in diabetici asintomatici
- Classe II b: lo stress MPI è utile solo per una valutazione avanzata o quando si sospetta una condizione di rischio grave. Nei pazienti diabetici che hanno unincidenza di CHD 4 volte maggiore ed un rischio da 2 a 4 volte maggiore rispetto ai non diabetici non è nota la prevalenza di una significativa aterosclerosi coronarica; una stima ha valutato che il 20% dei diabetici abbia unaterosclerosi coronarica (25), tuttavia in uno studio di coorte il 46.3% dei diabetici presentava calcificazioni considerate segni di aterosclerosi delle coronarie (26). Il CAC score è stato individuato come un fattore predittivo importante, al di là dei classici FR; nello studio PREDICT (Patients with Renal Impairment and Diabetes Undergoing Computed Tomography) 589 diabetici furono sottoposti a valutazione CAC e fu scoperto che un raddoppiamento del contenuto di calcio era associato ad un aumento del rischio di eventi del 32% (26). La misura dellemoglobina glicata è utile nella valutazione del rischio di coronaropatia: in una metanalisi il rischio aumentava di 1,18 % nei diabetici di tipo 2 e di 1.15% nel tipo 1 per ogni aumento del 1% di emoglobina. Sebbene numerosi studi abbiano dimostrato lutilità di un buon controllo glicemico per la prevenzione degli eventi micro vascolari, i benefici per gli eventi macrovascolari, CHD inclusa, rimangono controversi; una metanalisi ha dimostrato che un miglioramento del controllo glicemico era associato ad un miglioramento del RR di eventi macrovascolari sia nel diabete di tipo 1(IRR 0.38, 95% CI 0.26 to 0.56) che in quello di tipo 2 (IRR 0.81, 95% CI 0.73 to 0.91) anche se non è stata confermata una riduzione degli eventi cardiaci nel diabete di tipo 2 (IRR 0.91, 95% CI 0.80 to 1.03) (429) anche recenti RCT hanno confermato questi aspetti (27-28)
- Sesso femminile: Il comitato ha ritenuto opportuno dedicare particolari raccomandazioni al sesso femminile, sia perché esso è di solito poco rappresentato nei trial clinici, sia perchè è ritenuto, clinicamente, a rischio ridotto rispetto ai maschi; il diabete e lipertigliceridemia sono associate ad una mortalità maggiore per CHD rispetto ai maschi, spesso nelle femmine i FR sono associati in cluster (sindrome metabolica). Le scale per la valutazione del rischio come quella di Framinghan classificano la maggioranza delle femmine (<90%) nella categoria di basso rischio; in un recente studio su 2447 donne non diabetiche l84% pur presentando calcificazioni coronariche superiori al 75 percentile era considerata a basso rischio. Nelle ultime decadi si sono resi disponibili test (hsPCR; carotid IMT; CAC) che hanno permesso una valutazione corretta del rischio nelle femmine al pari dei maschi; in particolare per hsPCR, carotid IMT, ABI, CAC, Ecg a riposo e da sforzo lutilità è dimostrata per entrambi i sessi.
- Gruppi etnici e razze: Nel 2002 la mortalità aggiustata per età per cause cardiovascolare era maggiore del 30% negli afroamericani rispetto ai bianchi di entrambi i sessi, analoghe differenze furono riscontrate nella distribuzione dei FR con le ispaniche e le nere, che presentavano una maggiore frequenza di obesità. Allo stato attuale il comitato di esperti non ritiene che questi gruppi etnici debbano seguire particolari procedure di screening
- Anziani: Il rischio in questi pazienti aumenta non solo per leffetto delletà ma anche per lincremento degli altri FR, in essi bisognerebbe attuare una strategia preventiva per ridurre il rischio precocemente. È difficile comunque trasferire le raccomandazioni nella pratica clinica, sia perchè con il termine anziani si indicano pazienti di età compresa tra 65 ed oltre 85 anni, sia perché i pazienti ambulatoriali hanno di solito pluripatologie. Nel Cardiovascular Health Study i markers di danno subclinico (aumento dello spessore caotideo intima-media, riduzione ABI, anomalie ECG, disfunzioni ecocardiografiche del ventricolo sx, calcificazioni coronariche) predicevano gli eventi coronarici meglio dei tradizionali FR
- Malattie renali croniche: Sia la presenza dinsufficienza renale, che una malattia renale cronica sono considerati come degli equivalenti coronarici, ma mancano dati per valutare il livello di rischio in rapporto ai diversi stadi della malattia; la riduzione dei lipidi con statina nel Treating to New Targets (TNT) migliorò la funzionalità renale e ridusse gli eventi, ma non è possibile estendere questi risultati alla popolazione sana asintomatica. (29)
- Aspetti da indagare ulteriormente: Scarse informazioni sono disponibili su quando iniziare e con quale frequenza eseguire la valutazione del rischio almeno per i pazienti a rischio basso/intermedio; nei pazienti ad alto rischio il trattamento e lesecuzione periodica dei controlli dei FR rappresentano una scelta obbligata.
- Test per i quali sono necessarie ulteriori evidenze: sebbene la Risonanza magnetica sia un esame di uso ormai consolidato esso è stato introdotto di recente per cui alcune domande rimangono aperte tipo quali parametri valutino meglio la presenza di patologia micro/macrovascolare in pazienti asintomatici, essi aggiungono informazioni importanti rispetto ai tradizionali FR, il rapporto costo/efficacia è vantaggioso. I test genetici non aggiungono vantaggi rispetto alla valutazione tradizionale del rischio.
Conclusioni
Il passo iniziale nella valutazione del paziente parte dallaccertamento del suo livello di rischio globale e dalla conoscenza della sua storia familiare: i pazienti a basso rischio non richiedono ulteriori valutazioni in quelli a rischio intermedio sono indicati i test di Classe IIa mentre quelli IIb hanno evidenze meno solide ma possono essere ugualmente utili, quelli di Classe III non sono utili. I pazienti a rischio elevato, presenza di precedenti coronarici e/o di loro equivalenti vanno già trattati ed ulteriori test non sono necessari
Bibliografia
- Haapanene-Niemi N, Vuovi I, Pasanen M. Public health burden of coronary disease risk factors among middle-aged and elderly men Prev. Med 2009;4:343-348.
- Vinereau D. Risk factors for atherosclerotic disease: present and future Herz 2006;31(Suppl 3):5-24
- Sesso HD, Lee IM, Gaziano JM, et al. Maternal and paternal history of myocardial infarction and risk of cardiovascular disease in men and women Circulation 2001;104:393-398.[Abstract/Free Full Text]
- McPherson R, Pertsemlidis A, Kavaslar N, et al. A common allele on chromosome 9 associated with coronary heart disease Science 2007;316:1488-1491
- El Harchaoui K, van der Steeg WA, Stroes ES, et al. Value of low-density lipoprotein particle number and size as predictors of coronary artery disease in apparently healthy men and women: the EPIC-Norfolk Prospective Population Study J Am Coll Cardiol 2007;49:547-553.
- Erqou S, Kaptoge S, Perry PL, et al. Lipoprotein(a) concentration and the risk of coronary heart disease, stroke, and nonvascular mortality JAMA 2009;302:412-423.
- McKie PM, Rodeheffer RJ, Cataliotti A, et al. Amino-terminal pro-B-type natriuretic peptide and B-type natriuretic peptide: biomarkers for mortality in a large community-based cohort free of heart failure Hypertension 2006;47:874-880.
- Wang TJ, Larson MG, Levy D, et al. Plasma natriuretic peptide levels and the risk of cardiovascular events and death N Engl J Med 2004;350:655-663
- Danesh J, Wheeler JG, Hirschfield GM, et al. C-reactive protein and oth



